Как только наступают солнечные деньки, все горожане стремятся подышать свежим воздухом и отдохнуть на природе. Вместе с пробуждением природы просыпаются лесные обитатели, которых вряд ли можно назвать милыми. Речь идет о клещах. Многие уверены, чтобы встретиться с клещом, надо оказаться глубоко в лесу. Но клещи обитают и в городских парках, скверах. В мае наблюдается пик активности этих насекомых. По России вероятность встречи с клещами существует в 70 регионах.
Наиболее уязвимы для укусов клещей дети. Клещи не умеют самостоятельно передвигаться на большие расстояния, они селятся около земли, в высокой траве и на нижних ветках кустарника. При нахождении рядом человека, клещ цепляется за одежду или кожу, перемещается быстро по телу, ищет подходящее место для укуса. Чаще всего клещи выбирают нежные участки кожи: область за ушами, шею, коленные и локтевые сгибы, затылок.
В природе насчитывается более сорока тысяч видов клещей. Многие из этих видов питается грибами, растительностью, другими членистоногими. Иксодовые клещи приспособлены к питанию кровью млекопитающих. Они и представляют для людей повышенную опасность, поскольку являются переносчиками таких опасных инфекционных болезней, как клещевой энцефалит, туляремия, моноцитарный эрлихиоз, болезнь Лайма. Последствия всех этих заболеваний могут быть очень плачевными.
Клещевой энцефалит. Болезнь может проявиться спустя неделю-две после укуса, иногда инкубационный период бывает более длинным или коротким. Первые признаки заболевания: головная боль, резкий подъем температуры, озноб, рвота. Позже развивается паралич, поражается нервная система, нарушается работа сердца и дыхания. Есть возможность летального исхода.
Болезнь Лайма (боррелиоз). В нашей стране это достаточно частая инфекция. На месте укуса появляется покраснение спустя неделю после встречи с инфицированным клещем. Иногда симптомы дополняются тошнотой, ломотой во всем теле, головной болью. Спустя несколько недель симптомы проходят без лечения, однако это означает, что болезнь перешла в хроническую форму. Проявляется это поражением нервной системы, суставов и других органов.
Крымская геморрагическая лихорадка. Спустя некоторое время после укуса наблюдается рвота, резкий подъем температуры, сильный озноб. На коже и слизистых могут появиться пятна, гематомы, сыпь. Могут возникнуть нарушения в работе печени, желтуха, боли в животе. Болезнь обычно длится около двух недель, но в течение последующих двух месяцев после излечения человек чувствует себя истощенным.
Один клещ может переносить одновременно сразу несколько инфекций.

Чтобы уберечь себя и своих детей от клещей, необходимо соблюдать некоторые правила.
Во время походов в лес, в парк или любую другую зеленую зону, необходимо правильно одеваться. Брюки должны быть тщательно заправлены в сапоги или ботинки, одежда должна быть с длинными рукавами, обязателен головной убор. Лучше одевать светлую одежду, чтобы клещ был сразу заметен. Каждые 15 минут производите осмотр одежды.
Открытые участки тела и одежду необходимо обработать репеллентами, специальными средствами для отпугивания клещей и других насекомых.
Клещ не впитывается сразу в кожу, он около часа ищет место для укуса. У вас есть время, чтобы найти клеща и обезвредить его. Если вы увидели ползущего клеща необходимо не придавливать его руками, а стряхнуть с тела.
Выбирая место для отдыха, держитесь подальше от кустарников, густой травы и деревьев. Вокруг места для пикника разложите ветки пижмы, полыни или цветущей черемухи, они отпугнут насекомых, в том числе и клещей. В тени клещей обычно больше, чем на солнечной поляне.
После того, как вы пришли с прогулки, осмотрите одежду, тщательно встряхните ее. Внимательно осмотрите тело ребенка, особенно места сгибов. Волосы расчешите мелкой расческой.
Нельзя пытаться удалить клеща самостоятельно, под кожей может остаться его хоботок. Не рискуйте состоянием ребенка, обратитесь в ближайшее медицинское учреждение, чтобы врач удалил клеща профессионально.
Если вам удалось удалить клеща, необходимо поместить его в стеклянный флакон с плотной крышкой вместе с кусочком мокрой ваты и отнесите в лабораторию для анализа.
При укусе клеща обязательно необходимо наблюдение врача, нужно сдать кровь на анализ, чтобы исключить вероятность инфекции.
Сомнамбулизм встречается у детей довольно часто. По статистике лунатизм наблюдается у 1,5% детей и у 2,5% всего населения. 30% людей в детстве хоть несколько раз, но ходили во сне. У мальчиков лунатизм бывает чаще, чем у девочек. Принято считать, что лунатизм связан с активностью луны, но мнение это является ошибочным.
Чаще всего детский лунатизм проходит к 15 годам. Только 1% продолжает хождение во сне и во взрослом возрасте. Первые случаи лунатизма наблюдаются в 3-4 года, а настоящий пик приходится на возраст 5 лет и старше. Сомнамбулизм не считается серьезным заболеванием, но у родителей возникает много вопросов по поведению ребенка.
Лунатик обычно выглядит так, как будто он не спит. Происходит это во время глубокого сна, ребенок встает с постели, начинает бродить по комнатам, через некоторое время он может заснуть в любом месте или вернуться в свою постель. Он продолжит спать и потом не вспомнит о том, где он был.
Многие дети не совершают никаких неадекватных действий, не выходят на улицу. Они могут бормотать что-то, чаще всего непонятное.
Медицинские исследования в настоящее время не дают точного ответа на вопрос, что же является причиной лунатизма. Но некоторые причины называются.
Торможение центральной нервной системы не отражается на участках мозга, которые отвечают за координацию функций движения. Если торможение происходит в неполной степени, то ребенок может говорить что-то во мне или встать во сне.
Нельзя исключать и наследственный фактор сомнамбулизма. Отдельный ген, который отвечает за это, пока не определен, но есть мнение, что это ген аденозиндезаминазы, отвечающий за фазу медленного сна.
Родители детей-лунатиков должны знать некоторые рекомендации специалистов.
В том случае, если приступы стали регулярными, необходима консультация врача. Ведь приступы могут говорить о достаточно серьёзном заболевании, например, эпилепсии.
Необходимо контролировать ребенка во время снохождения. Он может пораниться, выйти из квартиры или встать на подоконник. Поэтому необходимо обезопасить все выходы из дома, преградить путь к окнам, держать их запертыми, чтобы ребенок не смог их открыть. В свободном доступе не должно быть огнеопасных, колющих и острых предметов.
Если вы увидели, как ребенок ходит во сне, не будите его, спокойно проводите малыша в постель. Прерывать сон можно только в крайнем случае, но разговаривать с ребенком нужно спокойным и тихим голосом.
Если лунатизм вызван невротическими нарушениями, помочь сможет психотерапевт или психолог. Для лечения выписываются общеукрепляющие и успокаивающие средства. При эпилепсии врач назначает противосудорожные препараты. При сильном стрессе может потребоваться более серьезное медикаментозное лечение.
Врачи смогут назначить тщательное обследование ребенка, провести допплерографию шейного отдела позвоночника, электроэнцефалограмму, исследование глазного дна.
Не допускайте конфликтов в семье, старайтесь установить с ребенком доверительные отношения, чтобы он мог довериться вам, не копить в себе обиды и стресс. Нельзя допускать вечерних скандалов. Ребенок не должен перевозбуждаться перед сном, лучше почитать ему спокойную книжку, спеть колыбельную.
За час до сна дайте ребенку успокаивающий чай с мелиссой или мятой. Сделайте малышу расслабляющую ванну. Можно приобрести специальную подушечку, наполненную хмелем. Если у ребенка нет аллергии, можно использовать (в разумных пределах) ароматические масла герани, ромашки или сандала.
Не воспринимайте лунатизм ребенка, как катастрофу. Наблюдайте, анализируйте. Возможно, что лунатизм имеет случайный характер и скоро пройдет без вмешательства со стороны.
Если головная боль у ребенка возникает на фоне простудного заболевания, вопросов не бывает. Но иногда ребенок жалуется на головную боль при отсутствии других симптомов болезни. Как расценивать это? Как каприз или действительно у ребенка болит голова и это заслуживает пристального внимания родителей. Головная боль подразделяется на 13 групп и имеет 162 вида. Необходимо установить первопричину боли и бороться с ней.
Многие думают, что гипертоническая болезнь может возникнуть только во взрослом возрасте, но это не так. Повыситься давление может и у ребенка. Причиной гипертонической болезни является нарушение кровообращения головного мозга. При резком скачке давления происходит сужение сосудов, это затрудняет кровообращение других органов. Спровоцировать приступ может нарушение сна, погодные факторы, наследственность.
Можно выйти с ребенком на свежий воздух. Снять сосудистую головную боль сможет успокаивающий чай с ромашкой или мятой. Головная боль быстро появляется и также быстро проходит.
До пяти лет у детей появляются приступы головной боли после приема некоторых продуктов. Некоторые продукты (колбаса, сосиски, полуфабрикаты) содержат консерванты (нитриты), которые могут вызвать сужение сосудов. Для взрослого человека такая дозировка незначительна, а вот детский организм может отреагировать очень остро. Головную боль может вызвать тирамин, вещество, содержащееся в дрожжах, сыре, орехах.
Передозировка витамина А и некоторые пищевые добавки, которые содержат аспартам, нитрит натрия, хлорид натрия, могут вызвать головную боль.
Беременная женщина, женщина в период лактации, а также дети должны хорошо питаться, быть внимательным к выбору продуктов. Если женщина плохо питается, пока ждет ребенка, малыш может страдать головными болями с первых дней жизни.
Обычно при нарушении в питании у ребенка, помимо головной боли, возникает расстройство желудка. Малышу нужно давать больше пить. Снять приступ поможет зеленый чай с добавлением мяты или цветков бузины.
Очень важно соблюдать режим питания (более пяти раз в сутки), избегать продуктов, содержащих большое количество углеводов. Пищевые добавки и витамины нужно применять только по назначению врача и в строгой дозировке.
Основная причина мигрени – ген, который передается по материнской линии. При мигрени боль имеет пульсирующий характер. Боль возникает в одной половине головы, сопровождается головокружением и тошнотой.
Мигрень, к сожалению, не излечивается, можно только снять приступ. Лучше уложить ребенка поспать в хорошо проветренной комнате. Снять приступ мигрени сможет сок черной смородины. Перед сном полезно делать массаж головы ото лба к затылку.
Причиной головной боли может стать поражение тройничкового нерва. Боль при этом короткая, острая, иногда она сопровождается тиком, усиливается при чихании, кашле, повороте головы. Причина таких болей – инфекционные и простудные заболевания, заболевания шейных позвонков.
Таблетки при неврологических болях помогают временно. Различные виды прогреваний можно применять только по назначению врача. Для профилактики необходимо следить за осанкой малыша, для поддержания шеи нужно, чтобы он спал на твердой постели с подушкой-валиком.
Травмы головы очень часто встречаются у детей. После травмы ребенок может потерять сознание. Но иногда все проходит без видимых причин, малыш ударился, поплакал и все про это забыли. Но спустя некоторое время у ребенка может потемнеть в глазах, он станет жаловаться на головную боль. Это означает, что падение не прошло бесследно, что нужно показать ребенка врачу.
Сразу после падения малыша нужно растереть место ушиба, чтобы предотвратить появление отека и шишки. Можно приложить к ушибу компресс с холодной водой или льдом. Уложите ребенка, выключите яркий свет. В течение нескольких дней после травмы ребенку показаны спокойные игры. При головокружениях, головных болях следует вызвать врача.
Стресс, нервные нагрузки, психологические проблемы могут вызвать у ребенка головную боль. Это может быть из-за нежелания ходить в детский сад, в школу, из-за разлуки с родителями. Перевозбуждение, шумные игры, новые яркие эмоции тоже могут стать причиной головной боли. Такая боль продолжительная и монотонная, но не сильная.
Болеутоляющие в данном случае облегчения не приносят. Необходимо больше говорить с ребенком, научить его озвучивать свои сомнения и страхи. Чаще делайте ребенку расслабляющий массаж, полезны занятия спортом. Старайтесь, чтобы ребенок меньше нервничал и получал как можно больше положительных эмоций.
У маленьких детей головную боль могут вызвать внешние факторы: резкий запах, яркий свет, громкий звук, недостаток свежего воздуха. Особенно внимательным нужно быть к грудным детям. Они не могут сказать о своей боли. Если ребенок крутит головкой из стороны в сторону, зажмуривает глаза, это свидетельствует о головной боли. Могут возникнуть судороги в первые три месяца жизни.
Хорошо уложить ребенка спать на свежем воздухе. В детской лучше использовать приглушенное освещение, реже включайте телевизор. Следите, чтобы была хорошая вентиляция, проветривайте детскую комнату. Не увлекайтесь ароматерапией, не все ароматические масла подходят для детей.
Дети очень подвижны и эмоциональны. Их трудно удержать на одном месте, они постоянно находятся в движении, особенно на прогулках. Как результат, частые травмы, переломы и растяжения. Чаще всего у детей возникает повреждения связок коленного сустава и голеностопа. По внешним признакам определить характер такой травмы невозможно, поэтому ребенка необходимо показать травматологу или хирургу.
В момент растяжения связок ребенок испытывает сильную боль. Это происходит из-за того, что связки, которые укрепляют суставы, имеют большое количество кровеносных сосудом и нервных волокон. Родителям не нужно паниковать, несмотря на сильный крик и плач малыша. Если плач не прекращается и появляется отек тканей, необходимо обратиться к врачу. Дети могут получить не только травму конечностей, но и разрыв со смещением позвонков, растяжение связки шеи. Могут появиться следующие симптомы:
При растяжении связок голени или стопы ребенок не может передвигаться из-за сильной боли. При растяжении связок шеи дети не могут пошевелить головой, жалуются на головную боль и онемение пальцев рук.
В месте растяжения возникает припухлость, отек возникает сразу или нарастает постепенно.
Спустя несколько часов после травмы возникает гематома. Синяк может возникнуть и через сутки.
В области гематомы кожа становится горячей, у ребенка наблюдается общее недомогание.
Когда связка полностью разрывается, наблюдается чрезмерная подвижность сустава, если происходит растяжение, малыш старается не наступать на травмированный сустав, щадя его.
При подозрении на растяжение связок родители должны обеспечить ребенку полный покой. На гематому необходимо наложить что-то холодное. Это может быть грелка со льдом, обернутая полотенцем. Держать холод можно не более 15 минут. Сустав можно перебинтовать не туго эластичным бинтом. После того, как ребенок успокоится, необходимо обратиться к врачу.
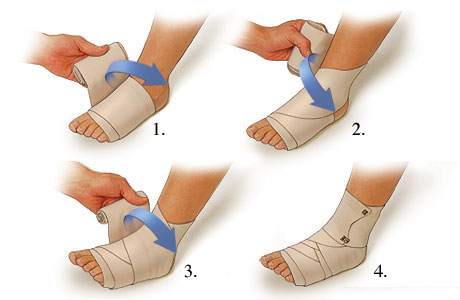
Терапия обычно длится около десяти дней. Сначала используют обезболивающие мази, гели, противовоспалительные препараты. При сложном растяжении или разрыве связок врач может предложить госпитализацию ребенка. Как только отек спадет, и уйдет болезненность будут назначены специальные упражнения, которые необходимо будет выполнять под присмотром специалиста по лечебной физкультуре.
Сложно избежать падений и травм в детском возрасте. Но снизить риск их возникновения под силу каждому родителю. Необходимо рассказать ребенку о том, как вести себя при активных играх на детской площадке. А чтобы укрепить связочный аппарат, ребенку показаны умеренные физические нагрузки.
Чтобы растущий организм ребенка формировался правильно, необходим целый комплекс минеральный веществ и витаминов. Большее количество этих элементов ребенок получает при грудном вскармливании, но не всегда в полной мере это восполняет потребность в витамине D. Тогда речь может зайти о рахите. Рахит является обменным заболеванием, возникающим при дефиците витамина D, при данном заболевании поражаются внутренние органы, опорно-двигательный аппарат, нервная и эндокринная системы организма. По некоторым данным у 40% детей до года наблюдаются симптомы этого заболевания. В некоторых странах, где наблюдается дефицит солнечного света, показатель выше.
Иногда рахит до года возникает из-за того, что женщина, будучи беременной, тяжело переносила последние месяцы, страдала токсикозом, увлекалась диетами, не употребляла продукты, содержащие белки животного происхождения.
Есть риск заболеть рахитом у недоношенных детей, малышей, которые живут в неблагоприятных условиях. Возрастает риск у детей, родившихся в холодное время года, у деток-искусственников. Если кормящая мать мало ест, употребляет мало мяса, молока и рыбы, у грудничка возникает дефицит витамина D.
Ограниченная двигательная активность ребенка.
Недостаточное пребывание на солнце и на свежем воздухе.
Ранний переход к искусственному или смешанному вскармливанию.
Врожденные патологии ЖКТ.
Склонность к частым заболеваниям.
Быстрая прибавка в весе у ребенка.
На 1-2 месяце жизни можно заметить первые признаки рахита.
Ребенок плохо ест.
Малыш беспричинно вздрагивает, становится пугливым, капризным и беспокойным.
Нарушается сон, малыш ворочается во сне, плохо засыпает, плачет во сне.
Повышается потливость, пот имеет кислый запах, потница, опрелости после излечения быстро появляются вновь.
На затылке ребенка скатываются волосики.
Могут наблюдать нарушения стула.
Если на данном этапе не начать лечение, через несколько недель у ребенка появятся следующие симптомы.
Малыш плохо держит головку, он не желает переворачиваться на животик.
Родничок долго не закрывается.
Может изменить форма черепа, появляется плоский затылок, проявляются лобные бугры.
Животик вздувается.
В серьезных запущенных случаях деформируется грудная клетка, ножки искривляются, таз становится плоским. Наблюдается задержка в развитии. У ребенка могут появиться проблемы с дыханием, с сердцем.

При первых подозрениях на рахит стоит обратиться к педиатру. Он сможет подтвердить или опровергнуть диагноз и назначить адекватное лечение. Даже, если первые симптомы не были замечены, болезнь можно излечить. Практика показывает, что ребенку даже не требуется госпитализация. Все процедуры можно проводить дома.
Чтобы вылечить рахит, необходим комплекс процедур по коррекции режима дня, рациона ребенка, двигательной активности. Чаще бывайте с ребенком на свежем воздухе. При солнечной погоде эффективны воздушные ванны, закаливание. В очень жаркую погоду нужно быть осторожным, чтобы не допустить перегрева.
В питании ребенка должно содержаться достаточное количество витаминов, минералов (особенно, фосфора и кальция) и белка.
Массаж и лечебная физкультура положительно влияет на состояние здоровья малыша. Нервную систему ребенка помогут успокоить покачивания на фитболе.
Врач назначит ребенку витамин D, он же определит дозу и сроки приема. Необходимо регулярно проводить лабораторные исследования мочи, чтобы не допустить передозировки препарата.
Опасности для жизни ребенка рахит не представляет. Но если рахит не лечить, он может привести к отставанию ребенка в развитии. У детей, перенесших рахит, чаще наблюдается кариес зубов, плоскостопие, сколиоз, деформация таза.
У школьников последствия рахита проявляются в анемии, близорукости, снижению аппеnита, частым бронхитам.
Икота у новорожденных возникает очень часто. Многие молодые мамы очень пугаются, когда ребенок начинает икать, и не знают, что с этим делать. Почему же возникает икота? Однозначного ответа на этот вопрос нет. В большинстве случаев икота не доставляет особых неудобств малышу и не вызывает какие-либо нарушения.
Малыш сильно замерз.
При кормлении ребенок наглотался воздуха вместе с молоком.
Ребенок сильно хочет пить.
Малыша что-то испугало, например, яркий свет или громкий звук.
Новорожденный мог переесть. Пища, попав в желудок, растягивает его, вызывая сокращение диафрагмы.
Икота у грудного ребенка обычно длится не более 15 минут. Это состояние не опасное, практически всегда проходит самостоятельно, без определенных действий со стороны мамы.
Если икота продолжается длительное время, это является поводом для того, чтобы задуматься о функциональных или органических нарушениях. Необходимо проконсультироваться с врачом-педиатром, если икота возникает у ребенка очень часто и продолжается каждый раз более 20 минут. Такая длительная икота может говорить о болезнях пищеварительного тракта, о воспалении легких или о травме спинного мозга.

Несмотря на то, что икота в большинстве случаев не опасна, мама желает помочь своему ребенку, устранив икоту. Есть несколько способов, которые можно попробовать применить, уточнив причину возникновения икоты.
1. Поскольку чаще всего икота возникает в результате заглатывания воздуха при кормлении, необходимо прижать к себе малыша и, удерживая его в вертикальном положении, немного походить с ним по комнате. Такое положение обычно быстро позволяет ребенку избавиться от проглоченного воздуха, и икота прекратится.
Если ребенок находится на искусственном вскармливании стоит обратить внимание на соску и бутылочку. Часто при кормлении через бутылочку смесь поступает очень быстро, и новорожденный заглатывает смесь вместе с воздухом, стараясь не захлебнуться. В настоящее время производители, например, компания AVENT, выпускают бутылочки для кормления с сосками специальной формы со специальными лепестками. При кормлении из такой бутылочки воздух не попадает в животик малыша, оставаясь в бутылочке.
Если ребенок находится на грудном вскармливании, маме следует обратить внимание на то, как ребенок берет грудь. Попробуйте изменить положение малыша при кормлении и возможно, что об икоте вы забудете.
Когда икота долго не проходит и возникает часто, можно попробовать дать ребенку бутылочку с водой или еще раз приложить к груди. Жидкость поможет избавиться от икоты.
2. Если ребенок икает маме стоит убедиться, что ребенок не замерз. Сначала нужно пощупать ручки новорожденного, если они холодные на ощупь, следует согреть ребенка, укрыть его, взять на руки.
3. Устраните все раздражающие факторы, которые могут мешать ребенку: громкий звук, яркий свет. Ребенка нужно успокоить, взять на руки, поговорить с ним, спеть песенку, поносить по комнате. Это успокоит ребенка и икота пройдет.
Иногда ребенок пугается незнакомых людей и начинает икать. В этом случае лучше ограничить круг посещения малыша, пока он не подрастёт и не адаптируется к окружающим.
4. Не перекармливайте ребенка. Регулярное перекармливание влечет за собой хроническую стадию икоты. О переедании говорит обильное срыгивание малыша. Лучше кормить ребенка чаще, но мало.
5. При невозможности продолжать кормить ребенка исключительно грудным молоком подумайте о выборе максимально щадящей молочной смеси, которая способствует более комфортному пищеварению малыша, а значит снижает частоту и интенсивность таких распространенных проявлений (у здоровых детей) , как запоры, икота, срыгивания и пр. Подтверждено клиническими исследованиями, что смеси Кабрита на полезном козьем молоке относятся именно к таким смесям. А проведенный опрос среди родителей показал, что 9 из 10 мам (836 детей), пользующихся смесями Кабрита, отметили их хорошую переносимость и положительное влияние на пищеварение и комфорт своего ребенка.
Икота, которая часто бывает у детей первого года жизни, быстро проходит и позже родители уже не вспоминают о ней. Чем старше становится ребенок, тем совершеннее становится его пищеварительный тракт, и икота будет беспокоить его все реже. Нельзя пытаться унять икоту бабушкиными способами, например, забудьте о способе напугать ребенка. Это может спровоцировать только новый приступ и отрицательно сказаться на психологическом состоянии ребенка.
К здоровью грудного ребенка молодые родители должны относиться очень внимательно и ответственно. Очень часто родители сталкиваются с такой проблемой, как молочница у новорожденного. Паниковать не стоит, при своевременном лечении это заболевание быстро проходит.
Молочницей заболевание прозвали в народе, на самом деле оно называется «кандидозом». Такое название появилось из-за грибка Candida albicans, который начинает развиваться во рту новорожденного. Данный грибок присутствует на всех слизистых человека, пока его численность в норме, опасений нет. Но если грибок начинает бесконтрольно размножаться стоит задуматься о заболевании. Чаще всего такое размножение наблюдается при дисбактериозе и на фоне ослабленного иммунитета.
При появлении первых признаков молочницы у новорожденного не стоит начинать самостоятельное лечение дисбактериоза или давать ребенку препараты, повышающие иммунитет. У младенцев происходит становлением собственной иммунной системы, и любые вмешательства могут нарушить естественный процесс.
Молочница может появиться при легкой простуде или в период прорезывания зубов. Необходимо в данный период уделить большое значение уходу за ребенком и личной гигиене. Профилактикой кандидоза может стать тщательная обработка молочных желез перед кормлением, мытье игрушек, бутылочек, пустышек.
Первоначальные признаки болезни проявляются на слизистой ротика ребенка. Очаг воспаления имеет продолговатую или округлую форму, творожный беловатый налет. Не следует путать молочницу с простым налетом на язычке. Если есть сомнения, нужно взять медицинский шпатель или чистую ложечку и осторожно провести по языку. Если под белым налетом обнаружится отек и покраснение, можно говорить о кандидозе.
Молочница может начаться в любом месте. Она может проявиться на языке, внутренней стороне щек или губ, на верхнем небе или деснах. Если не лечить заболевание молочница может распространиться на заднюю стенку глотки. При молочнице ребенок становится беспокойным, может отказываться от кормления. При бактериальной инфекции, которая может присоединиться к молочнице, у ребенка может наблюдаться температура.
В настоящее время существует много лекарственных средств, которые подавляют рост грибка Candida albicans. Их применение возможно только после консультации с педиатром.
Обработка ротовой полости ребенка слабым раствором соды будет препятствовать развитию грибка. Грибок Candida albicans хорошо размножается в кислой среде, а в щелочной погибает. Ротовую полость осторожно обрабатывают с помощью марлевого тампона каждые два-три часа.
Необходимо проводить обработку аккуратно, кандидозные бляшки снимать нельзя, под ними откроется воспаленная ткань, это опасно, поскольку воспаление может усилиться и может присоединиться инфекция.
Медикаментозные средства можно использовать только после назначения врача. Противогрибковые средства используют для местного лечения. При правильном лечении молочница проходит в течение 3-4 дней. Но для закрепления эффекта необходимо продолжать лечение еще несколько дней.
Молочница чаще всего возникает в первые шесть месяцев жизни малыша. В это время пищеварительный тракт малыша и иммунная система работают еще не идеально. Позже происходит укрепление здоровья малыша, и риск возникновения кандидоза снижается.
Все, кто общается с новорожденным, а особенно мама, должны соблюдать правила личной гигиены. Грибок может передаваться бытовым путем через посуду, поцелуи, во время грудного кормления. Следует тщательно обмывать молочные железы, мыть руки, игрушки, соски-пустышки.
Если ребенок часто срыгивает после кормления, можно давать ему немного кипяченой воды, чтобы смыть остатки молока из ротовой полости. Соблюдение этих несложных правил поможет сохранить здоровье малыша.
С аппендицитом, воспалением червеобразного отростка слепой кишки, многие сталкиваются именно в детском возрасте. Аппендицит чаще всего проявляется в возрасте от десяти лет. Причины возникновения аппендикса до сих пор неизвестны. Воспалительный процесс могут спровоцировать пониженный иммунитет или воспаление кишечника.
Ребенок жалуется на боли в животе. Иногда, если боли не сильные, родители не обращают на них внимания. Ребенок играет на улице, ходит в школу. Внезапно его состояние ухудшается, он становится малоподвижным, старается больше лежать, теряет интерес к играм. Родителям нужно насторожиться и обратиться к врачу.
Иногда боль возникает сразу. У ребенка резко начинает болеть живот, повышается температура, тошнота. При ходьбе боль отдает в правую ногу и в правую часть живота. При резком нажатии на живот ребенок вскрикивает от боли. В этом случае есть подозрения на острый аппендицит, нужно вызвать неотложную помощь.
Диагностика аппендицита затруднена тем, что аппендицит может маскироваться под другие недуги. Аппендикс у многих расположен не в правой нижней части живота, а атипично. Течение болезни может быть различным. Только 30% случаев имеет типичные признаки, остальные 70% - нетипичные.
При атипичном расположении аппендикса боли могут отдавать в спину, при тазовом можно наблюдать учащение мочеиспускания, при подпеченочном расположении – боль появляется в области желудка, а потом спускается в правую часть живота.
У малыша до трех лет и вовсе трудно выяснить, где сосредоточена боль. О болезненном состоянии можно судить только по его поведению и состоянию: повышении температуры, отказу от еды и игр, обезвоживанию организма. Малыш не дает дотронуться до живота.
Малыши с трех до семи лет жалуются на боль в области пупка, перемещающуюся в подвздошную область справа. Боль несильная, но постоянная. Температура не поднимается выше 37,5°С.
При появлении в аппендиксе гнойных процессов состояние ребенка становится совсем плохим: кожа сереет, появляется жажда, сохнут слизистые. Возможна рвота, жидкий стул.
Если вы заметили вышеперечисленные признаки и у вас есть подозрения, что у вашего малыша аппендицит, не занимайтесь самолечением. Нельзя давать ребенку обезболивающие, поскольку они затруднят в последствие диагностику. Необходимо обратиться к хирургу, а при сильных болях вызвать скорую помощь. Нельзя греть живот грелкой, тепло может спровоцировать разрыв аппендикса и развитие перитонита.
Родителям не стоит паниковать и бояться операции. Аппендэктомия или удаление аппендицита – это единственный способ избавиться от него. Операция несложная и обычно проходит без осложнений.
Через неделю ребенок будет уже дома. Необходимо будет наблюдаться у хирурга в поликлинике и побыть некоторое время дома, чтобы рана зажила.
После операции ребенку в течение месяца противопоказаны тяжелые физические нагрузки, нельзя поднимать тяжести, прыгать с высоты. Легкие упражнения и посильную работу по дому никто не отменяет, активный образ жизни является лучшей профилактикой спаечной болезни.
Особых ограничений в питании ребенка нет. Для нормализации работы кишечника целесообразно включить в рацион ребенка овощные супы.
К сожалению, как показывает статистика, у трети населения планеты, наблюдается разная форма близорукости. Прогрессирование близорукости приходится на возраст 6-17 лет, реже 5-21 года. Очень важно в этот период замедлить или остановить заболевание. Важно, чтобы близорукость не переросла в миопию высокой степени.
Даже слабая степень миопии может значительно снизить качество жизни. Ребенок должен постоянно носить очки, что добавляет неудобства и вызывает комплексы.
Плохое зрение ведет к ограничению активного образа жизни, поскольку противопоказаны серьезные физические нагрузки, сотрясения тела, вибрация.
Миопия оказывает влияние на дальнейшую жизнь человека. О карьере моряка, летчика, ребенок может забыть. Даже большие нагрузки, связанные с работой за компьютером таким людям противопоказаны.
Миопия имеет скачкообразное течение. Первый пик приходится на восемь лет, затем зрение ухудшается в 13 лет и в 17 лет. Четвертый всплеск приходится на 23 года. Это объясняется просто, все пики связаны с изменениями в обычной жизни и увеличением нагрузки на глаза. Начало школьного обучения, затем гормональные изменения в подростковом возрасте, поступление в ВУЗ, начало трудовой деятельности.
Очень часто первые признаки близорукости остаются незамеченными родителями. Ребенок не понимает, что хуже стал видеть, а взрослые пренебрегают визитами к окулисту.
Следует забить тревогу, если ребенок начинает щуриться, низко наклонять голову, подходить близко к телевизору, чтобы посмотреть мультик. В школе у ребенка может снизиться успеваемость, если он сидит далеко от школьной доски и плохо видит написанное на ней.
Если выявить близорукость в первые полгода возникновения напряжения аккомодационной мышцы, в 20-25% ее можно победить. В это время врач может поставить диагноз «псевдомиопия». Без своевременного лечения миопия быстро перерастает в истинную форму.
Есть много факторов, которые в разной степени влияют на возникновение прогрессирующей близорукости.
Вылечить миопию у ребенка нельзя. Многие задаются вопросом, а стоит ли тогда ее лечить? Ответ однозначный! Стоит! Лечение близорукости в дошкольном и школьном возрасте способствует стабилизации, тормозит прогрессирование, снижает риск осложнений.
Только комплексное лечение будет эффективным. Состоит такое лечение из трех направлений:
При лечении, выполнении всех рекомендаций врача, улучшение наблюдается через год-два. Если миопия была выявлена у ребенка младше 6-8 лет, рекомендуется проводить лечение курсами через 4-6 месяцев в моменты прогрессирования заболевания.
Ячмень – это неприятное и болезненное заболевание. Он поражает глаз неожиданно и вызывает неприятные ощущения. Проявляться может в любом возрасте. Но не стоит паниковать, если вы обнаружили симптомы ячменя у малыша. При правильном лечении от него можно достаточно быстро избавиться.
Единственный микроб, который может вызвать ячмень – золотистый стафилококк. Инфекция может попасть в глаз ребенка в любом месте, на детской площадке, при общении с другими детьми. Дети часто не регулярно моют руки, тем самым перенося инфекцию.
Опасность заражения увеличивается, если у ребенка ослаблен иммунитет. Ячмень может появиться после переохлаждения ребенка в зимнее время года. Иногда воспаление века возникает из-за сахарного диабета или заболеваний ЖКТ. Какие бы ни были причины болезни, необходимо грамотно распознать симптомы и начать лечение.
Ребенок жалуется на боль возле глаза, трет глаз. Затем можно наблюдать отечность века, глаз становится заплывшим, веко краснеет. Ячмень созревает через несколько дней, после этого из него может выделяться гной.
Воспаление может проявиться на нижнем или верхнем веке, поразить один или два глаза одновременно. При обнаружении первых симптомов следует показать ребенка врачу-офтальмологу. Особенно важно это сделать, если у ребенка поднялась температура или ячмень появился у ребенка до года.
Обычно используют специальные глазные мази или капли. Капли назначает врач в зависимости от возраста малыша. Перед тем, как начинать накладывать мазь, необходимо тщательно вымыть руки. Мазь наносится за веко от внутреннего угла глазика ребенка.
Лечение сопровождается витаминной диетой, которая укрепляет иммунитет и включает большое количество фруктовых соков, овощей и свежих фруктов.
Существует много народных средств для лечения ячменя в домашних условиях. Но в случае, когда более маленький ребенок, лучше не экспериментировать, особенно, когда речь идет о слизистой глаза.
Ячмень имеет привычку проявляться неоднократно. Чтобы этого не допустить, необходимо соблюдать простые правила гигиены, поддерживать иммунитет ребенка. Если ячмень все-таки образовался повторно стоит сдать анализы крови на сахар, сделать мазок на флору конъюнктивитной полости.
Нервный тик – это непроизвольные, навязчивые, неоднократно повторяющиеся сокращения мышц. Они могут быть беспорядочными или имитировать целенаправленные движения. Причины возникновения нервного тика могут быть разными, но они всегда имеют неврологическую природу.
Первые симптомы родители могут заметить у детей в возрасте 4 - 5 лет, у 7% детей в возрасте 7 лет. Некоторый процент приходится на подростковый возраст. Чаще всего болезнь проявляется в виде шмыганья носом, покашливания или моргания. Нервный тик чаще встречается у мальчиков, чем у девочек.
Часто нервный тик возникает в кризисный период жизни малыша из-за острого эмоционального переживания, например, это может быть связано с началом хождения в детский сад или школу. Иногда причина нервного тика кроется в недостатке магния в организме или в заболевании ЦНС. Очаговое воспаление в области лица может спровоцировать тик лицевых мышц.
К основным причинам специалисты относят:
Психогенные. Возникновение тика связано с психоэмоциональной травмой (ссора или развод родителей, чувство одиночества, недостаток внимания, повышенные требования к ребенку).
Наследственные. Нервный тик может передаваться по наследству, если в семье были больные таким заболеванием ЦНС, как синдром Туретта.
Симптоматические. Нервный тик возникает вследствие опухоли, родовой травмы, ишемии мозга, перенесенного вирусного заболевания.
Стрессы. Например, риск возникновения нервного тика у детей, который перенесли смерть кого-то из близких людей, возрастает до 80%.
Расстройство работы ЦНС. Чаще всего страдают дети с дефицитом внимания, гиперактивные дети.
Начало школьных занятий (тик первого сентября). Неврологи отмечают, что у первоклассников нервный тик возникает очень часто и не проходит, пока они не пройдут период адаптации к школе.
Внешние факторы. Причиной повторяющегося моргания может стать конъюнктивит.
По причине возникновения
По количеству задействованных мышц
По количеству элементов
По характеру проявления
По длительности
Данный тик возникает чаще всего, обычно причина возникновения тика остается невыясненной. Если у ребенка появился тик, можно обратиться к психотерапевту или невропатологу. Но можно оказать помощь самостоятельно. Пересмотрите рацион ребенка, добавьте в него орехи, чернику, отруби, зелень, рыбу, черную смородину. Исключите черный чай, кофе, газированные напитки и шоколад.
Ребенку можно предложить успокаивающий травяной чай с мятой, мелиссой, ромашкой. Ребенку будет полезен витаминный комплекс, который содержит кальций и магний. Снять сильный тик сможет холодный компресс, который кладется на глаза минут на десять.
Тик глаза бывает простой и сложный. При простом подергивании глазной мышцы происходит один раз. При сложном наблюдается продолжительное сокращение, которое может сопровождаться дополнительными движениями.
Сам ребенок может и не заметить проявления заболевания. Обычно необычное состояние замечают окружающие. Тик проявляется вместе с нарастающим чувством напряженности, которое ребенок пытается сдерживать. Потом наступает облегчение. Частоту приступов увеличивают яркие эмоции, причем радость и гнев могут одинаково спровоцировать приступ тика. Во время сна и при концентрации внимания симптомы тика исчезают.
Окончательный диагноз может поставить врач-невролог, который должен убедиться, что у ребенка отсутствует поражение головного мозга и расстройство психики. Очень часто вокальные тики расцениваются, как плохое поведение, а на самом деле ребенку нужна помощь. Поэтому диагноз очень важен.
Нервные тики могут мигрировать и проявляться сокращением различных групп мышц. Слабый тик сам ребенок может подавить усилием воли. Специалист может диагностировать у ребенка тревожность, неусидчивость, снижение умственной работоспособности, внимания и памяти, депрессию.
Лечение проводится под наблюдением невропатолога, если необходимо, то других специалистов. Характер лечения зависит от причин возникновения болезни.
Если причиной стали органические изменения ЦНС, то лечение необходимо направить на основное заболевание.
Чтобы снять внутреннее и внешнее напряжение, в котором ребенок находится после стресса, назначаются общеукрепляющие и успокаивающие средства, массаж, ванны.
Чтобы нормализовать эмоциональный фон врач может назначить мягкие седативные средства.
Многим детям помогает тесное общение с дельфинами и лошадьми.
Временные тики обычно проявляются в легкой форме и постепенно сами исчезают. Благоприятный прогноз наблюдается в 90% случаев. Родители должны пересмотреть свое отношение к ребенку, перестать слишком многое требовать от него и показать свою любовь к нему. Чаще проводите время с ребенком, бывайте на свежем воздухе, играйте. Все это приведет к исчезновению симптомов нервного тика.
Воспаление среднего уха - распространенное заболевание среди детей. Воспаление возникает вследствие попадания в среднее ухо вирусов или бактерий и накопления там вирусов.
Болезнь начинается, как типичная ОРВИ. Боль в ухе может возникнуть сначала болезни или немного позже. Поражение уха может возникнуть с одной стороны или с двух сторон. У ребенка может повыситься температура, ребенок жалуется на слабость. Если из уха начинаются гнойные выделения, это означает, что болезнь перешла в хроническую форму.
У малышей до года отит может протекать в скрытой форме. Точный диагноз поставить очень сложно, ведь ребенок не может пожаловаться на боль в ухе. Стоит обратить внимание, если грудной ребенок отказывается от еды, крутит головой, он отворачивается от материнской груди. Ребенок постарше может постоянно трогать ушко, тереть его. Хотя это может быть и не приступом боли, а просто привычкой. Чтобы определить болит ли у малыша ушко, можно нажать на козелок (выступ около ушной раковины). При отсутствии боли ребенок не отреагирует на нажатие.
Отит или воспаление среднего уха у ребенка может сопровождаться насморком, общей вялостью, повышением температуры. Отит в острой форме может быстро перейти в гнойную форму, и заболевание перерастет в хроническое. Может возникнуть травматический отит, если причиной его возникновения стали мелкие травмы уха. Еще одна распространенная причина отита - инфекция в носоглотке, в придаточных пазухах носа, на миндалинах.
У детей младшего возраста евстахиева труба, которая соединяет барабанную перепонку и горло, короткая и ее отверстие находится в непосредственной близости от аденоидов. Когда у ребенка болит горло и насморк, выделения проникают в область среднего уха. Частым отитам способствуют ринофарингит, часто повторяющиеся простуды, хронические очаги инфекции в придаточных пазухах носа. У младенцев оттоку слизи из носоглотки мешает постоянное горизонтальное положение. Отит может вызвать слишком интенсивное сморкание.
Установить точный диагноз после осмотра ребенка может только детский врач. Для обычного человека назначение лечения непосильная задача. Лечение отита включает в себя противовоспалительную и антибактериальную терапию, промывание носа, физиотерапию, компрессы. Если у ребенка хронический отит и заболевания возникают часто, стоит проконсультироваться с отоларингологом по поводу удаления аденоидов. Консультация гомеопата также может стать полезной.
Если не лечить отит своевременно, могут быть осложнения: хронический отит, острый мастоидит, парез лицевого нерва, синдром раздражения оболочек головного мозга, может ухудшиться слух.
При повышенной температуре у ребенка (выше 38°С) противопоказаны любые физиопроцедуры, ингаляции, согревающие компрессы. Такие процедуры могут только ухудшить состояние ребенка. Не следует применять для лечения отита борный спирт, это прошлый век, он может вызвать ожог барабанной перепонки и кожи слухового прохода.
